ประโยชน์กับชุมชน-สังคม-ประเด็นร้อน
ด่วน ! “ฝีดาษลิง MPOX ปี 2024″ ชาวไทยต้องเตรียมรับมืออย่างไร?
มา #ไขปริศนา_กับ_Sci_Chula ไปพร้อมกัน

โดย ศ.ดร.สุจินดา มาลัยวิจิตรนนท์ และ นสพ. ธราธร เข็มทอง
ศูนย์วิจัยไพรเมทแห่งชาติ จุฬาลงกรณ์มหาวิทยาลัย
จากที่องค์การอนามัยโลก หรือ WHO ได้ประกาศให้ โรคฝีดาษลิง (Mpox) เป็นโรคระบาดในภาวะฉุกเฉินทางสาธารณสุขระหว่างประเทศ (Public health emergency of international concern) เมื่อวันที่ 14 สิงหาคม 2567 และเมื่อวันที่ 21 สิงหาคม 2567 นพ.ธงชัย กีรติหัตถยากร อธิบดีกรมควบคุมโรค ได้แถลงข่าวกรณีพบผู้ป่วยสงสัยฝีดาษลิง สายพันธุ์ Clade 1b คนแรกในประเทศไทย ซึ่งเป็นเชื้อที่กำลังระบาดรุนแรงในทวีปแอฟริกา ได้แก่ สาธารณรัฐประชาธิปไตยคองโก บุรุนดี เคนยา รวันดา และอูกันดา ซึ่งเป็นสายพันธุ์ที่สามารถติดต่อจากคนสู่คนได้ง่ายกว่า และมีความรุนแรงที่เสี่ยงต่อการเสียชีวิตสูงถึง 11% เมื่อเทียบกับสายพันธุ์ Clade 2 ที่มีระบาดมาก่อนหน้านี้ในปี 2565 ที่มีความเสียงต่อการเสียชีวิตเพียง 1-3.6% เพื่อสร้างความเข้าใจให้ประชาชนไม่ตื่นตระหนก พร้อมแนะวิธีป้องกันตนเองให้ปลอดภัยให้ห่างจากโรคนี้ ศูนย์วิจัยไพรเมทแห่งชาติ และคณะวิทยาศาสตร์ จุฬาลงกรณ์มหาวิทยาลัย จึงได้จัดทำเอกสารนี้ขึ้น เพื่อให้ความรู้เกี่ยวกับโรคฝีดาษลิง (Mpox) แก่สาธารณชน ฝีดาษลิง (MPOX) คืออะไร? มีอาการอย่างไร ?
Mpox หรือ Monkeypox virus (MPXV) หรือที่เรารู้จักกันในชื่อ โรคฝีดาษลิง เกิดจากเชื้อไวรัสที่ชื่อว่า "Monkeypox virus" ซึ่งเป็นไวรัสในกลุ่มเดียวกันกับไวรัสโรคไข้ทรพิษ (Smallpox) คือ กลุ่ม Orthopoxvirus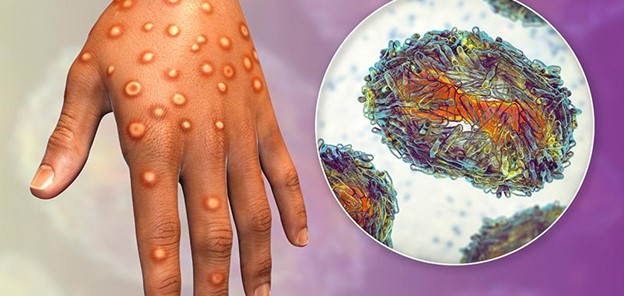
โรคฝีดาษลิงแพร่ระบาดอยู่ทั่วไปในทวีปแอฟริกา จนกลายเป็นโรคประจำถิ่น ซึ่งพบอัตราการเสียชีวิตอยู่ระหว่าง 1-10% ทั้งนี้การเสียชีวิตขึ้นอยู่กับสายพันธุ์ ซึ่งมีอยู่ 2 สายพันธุ์ คือ Clade 1b และ Clade 2a โดยสายพันธุ์ Clade 1b มีความรุนแรงมากกว่า ทำให้เมื่อติดเชื้อ ผู้ป่วยมีโอกาสที่จะเสียชีวิตมากกว่า โดยล่าสุด ในวันที่ 14 สิงหาคม 2567 ที่ผ่านมา WHO ได้ประกาศให้ Mpox เป็นภาวะฉุกเฉินทางสาธารณสุขระหว่างประเทศอีกครั้งหนึ่ง โดยครั้งแรกได้ประกาศไปเมื่อปี พ.ศ. 2565 ซึ่งในครั้งนั้นพบการระบาดของสายพันธุ์ Clade 2a ที่มีความรุนแรงน้อยกว่า โดยในขณะนั้นประเทศไทยพบผู้ป่วยที่ติดเชื้อ Mpox ประมาณ 800 คนMpox สายพันธุ์ Clade 1b พบครั้งแรกที่สาธารณรัฐประชาธิปไตยคองโก ก่อนที่จะแพร่ระบาดไปยังประเทศเพื่อนบ้าน เช่น บุรุนดี เคนยา รวันดา และอูกันดา โดยสายพันธุ์นี้แพร่กระจายได้ง่ายและรุนแรงกว่าเดิม โดยพบรายงานการติดเชื้อในปี 2566 จำนวน 14,000 คน และเสียชีวิติ 524 คน และพบผู้ป่วยเด็กเพิ่มขึ้นจำนวนมาก Mpox Clade 1b มีการแพร่กระจายออกจากทวีปแอฟริกาเป็นครั้งแรกในประเทศสวีเดน โดยผู้ป่วยมีประวัติการเดินทางไปทวีปแอฟริกา
สำหรับประเทศไทย นพ.ธงชัย กีรติหัตถยากร อธิบดีกรมควบคุมโรค ได้แถลงข่าวกรณีพบผู้ป่วยสงสัยฝีดาษลิง สายพันธุ์ Clade 1b คนแรกในประเทศไทย 1b เมื่อวันที่ 21 สิงหาคม 2567 ซึ่งเป็นเรื่องที่ต้องติดตามอย่างต่อเนื่อง เพราะ ถ้าผลตรวจยืนยันผลเป็น Clade 1b จริง ประเทศไทยจะเป็นประเทศที่ 2 ในโลกที่มีผู้ป่วยติดเชื้อ Mpox Clade 1b นอกทวีปแอฟริกา และผู้ต้องสงสัยว่ามีโอกาสติดเชื้อ อีกจำนวนทั้ง 43 คน ที่ร่วมเดินทางมาพร้อมกับผู้ป่วยนี้ ก็ต้องมีการเฝ้าระวังอย่างต่อเนื่องจนครบ 21 วัน
อาการ
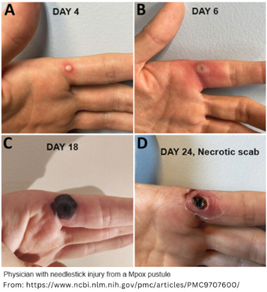
จะพบอาการภายใน 5-21 วันหลังจากติดเชื้อ โดยผู้ป่วยจะมีการอาการต่าง ๆ ได้แก่ อาการไข้ ปวดหัว ปวดกล้ามเนื้อ ต่อมน้ำเหลืองโต และผื่นหรือตุ่มหนองที่ผิวหนัง ผื่นจะเริ่มจากใบหน้าและแพร่กระจายไปยังส่วนอื่น ๆ ของร่างกาย โดยพบว่า ผู้ป่วยที่จะมีอาการป่วยรุนแรงหลังจากการติดเชื้อ ส่วนใหญ่เป็นผู้ป่วยในกลุ่มเด็ก หญิงตั้งครรภ์ และผู้ที่มีภาวะบกพร่องทางภูมิคุ้มกัน รวมทั้งผู้สูงอายุด้วย รอยโรคที่สำคัญคือ การเกิดตุ่มนูนแข็งคล้ายสิว และมีของเหลวอยู่ภายใน จากนั้นของเหลวจะกลายเป็นหนองแล้วตุ่มแผลจะแตกออก และตกสะเก็ดในที่สุด โดยสามารถพบตุ่มแผลได้ทุกพื้นที่บนผิวหนังของร่างกาย เช่น ฝ่ามือ ฝ่าเท้า และส่วนของร่างกายที่สัมผัสกับเชื้อ เช่น อวัยวะเพศ ริมฝีปาก และทวารหนัก
การติดต่อ
ปกติ Mpox จะพบเชื้อในสัตว์ตระกูลลิง และสัตว์ฟันแทะ เช่น หนู กระรอก กระแต เป็นหลัก โดยค้นพบโรคนี้ครั้งแรกในลิง ซึ่งไปรับเชื้อมาโดยบังเอิญ จึงเป็นที่มาของชื่อโรค “ฝีดาษลิง” โดยทั่วไป Mpox จะสามารถติดจากสัตว์สู่คน และจากคนสู่คนได้
Mpox สามารถติดจาก สัตว์สู่คน ได้เมื่อคนสัมผัสใกล้ชิดสัตว์ป่วย และสัตว์ที่เป็นพาหะรวมถึงสัตว์กัดแทะและสัตว์ในตระกูลลิง ดังนั้นเราสามารถลดความเสี่ยงการติดเชื้อจากสัตว์ได้ด้วยการลดการสัมผัสใกล้ชิดกับสัตว์โดยไม่มีอุปกรณ์ป้องกัน โดยเฉพาะสัตว์ป่วยหรือซากสัตว์ที่ตาย (รวมถึงเนื้อสัตว์และเลือดด้วย) และอาจได้รับเชื้อจากการบริโภคเนื้อสัตว์และชิ้นส่วนจากสัตว์ที่ติดเชื้อโดยปรุงไม่สุกได้ด้วยเช่นเดียวกัน
นอกจากนี้ Mpox ยังสามารถติดจาก คนสู่คน ได้โดยการสัมผัสใกล้ชิดกับผู้ที่มีตุ่มแผล ซึ่งรวมถึงใบหน้าสัมผัสกัน ผิวหนังสัมผัสกัน ปากสัมผัสกัน หรือปากสัมผัสกับผิวหนัง รวมถึงการมีเพศสัมพันธ์ แต่โดยทั่วไปจะถือว่าตุ่มแผลจะยังสามารถแพร่เชื้อได้จนกว่าตุ่มจะตกสะเก็ด สะเก็ดแห้งหลุดออก และผิวหนังชั้นใหม่ได้สร้างขึ้นมาแล้วใต้สะเก็ดที่หลุด นอกจากนี้อาจติดเชื้อมาจากการปนเปื้อนเชื้อ Mpox ในสิ่งแวดล้อมได้ เช่น การสัมผัสเสื้อผ้า ผ้าเช็ดตัว สิ่งของ เครื่องไฟฟ้าหรือพื้นผิวต่าง ๆ ที่เป็นของผู้ติดเชื้อได้ รวมถึงการเข็มฉีดยาร่วมกัน และเข็มสักร่วมกันกับผู้ติดเชื้อ เป็นต้น นอกจากนี้เชื้อไวรัสยังแพร่ได้จากหญิงตั้งครรภ์ไปสู่ทารกในครรภ์ และหลังคลอดผ่านทางการสัมผัสกันของผิวหนัง หรือจากพ่อแม่ที่เป็นผู้ป่วยยืนยันไปสู่เด็กเล็กหรือเด็ก ผ่านทางการสัมผัสใกล้ชิดกัน นอกจากนี้ยังพบว่า ยังเป็นไปได้ที่การติดเชื้อจะเกิดจากการหายใจเอาเศษจากผิวหนังหรือเชื้อไวรัสเข้าไปจากเสื้อผ้า หรือเครื่องนอน หรือผ้าเช็ดตัว ของผู้ติดเชื้อ และยังสามารถติดเชื้อในรูปแบบของฝอยละอองที่เข้าสู่ระบบหายใจได้เช่นกัน
การรักษา
อย่างไรก็ตามพบว่า ผู้ป่วยที่ติดเชื้อ Mpox จะสามารถ หายได้เองภายใน 2-4 สัปดาห์ และขณะนี้ยังไม่มีการรักษาที่เฉพาะเจาะจงสำหรับ Mpox แต่การรักษามุ่งเน้นไปที่การบรรเทาอาการ เช่น การให้ยาลดไข้ และยาลดการอักเสบ ในกรณีที่เป็นกลุ่มผู้ป่วยที่มีอาการรุนแรงและมีภูมิคุ้มกันต่ำ หรือมีโรคประจำตัว จะมีการรักษาโดยใช้ยาต้านไวรัส เช่น Tecovirimat, Cidofovir, Brincidofovir ซึ่งเป็นยาในกลุ่มเดียวกันกับที่ใช้รักษาโรคไข้ทรพิษ หรือบางกรณีที่มีการติดเชื้อแบคทีเรียแทรกซ้อน ผู้ป่วยจะได้รับการรักษาด้วยยาปฏิชีวนะร่วมด้วย โดยผู้ป่วยควรได้รับการดูแลทางการแพทย์อย่างใกล้ชิด
การป้องกัน
การป้องกันโรค Mpox เบื้องต้น สามารถทำได้ โดยการ ออกห่างจากผู้ติดเชื้อ ผู้ที่สงสัยเสี่ยงติดเชื้อ หรือมีประวัติสัมผัสผู้ป่วย ไม่นำมือไปสัมผัสผื่น ตุ่ม หนอง ของผู้ที่เสี่ยงติดเชื้อ และหลีกเลี่ยงการใช้ของใช้ร่วมกัน การล้างมือให้สะอาดอย่างสม่ำเสมอ และสวมใส่หน้ากากอนามัย ยังเป็นมาตรการที่สำคัญ ถ้าพบว่าสัมผัสกับผู้ป่วยที่ติดเชื้อ Mpox ขอให้หลีกเลี่ยงการมีเพศสัมพันธ์ และออกห่างจากผู้อื่น เป็นเวลา 21 วันและคอยสังเกตอาการต่อเนื่อง ซึ่งในขณะนี้ WHO ได้ประกาศขึ้นทะเบียนฉุกเฉิน (Emergency Use Listing (EUL)) วัคซีนป้องกันโรคฝีดาษลิงจำนวน 2 ตัว โดยสถานเสาวภา สภากาชาดไทย ได้มีการนำเข้าวัคซีนป้องกันโรค Mpox สำหรับคนไทยแล้ว แต่ยังมีค่าใช้จ่ายที่สูงพอสมควร โดยวัคซีนสามารถป้องกันความรุนแรงของโรคได้ประมาณ 68-80%
ปัจจุบัน (22 ส.ค. 2567) มีรายงานว่าพบในไทยแล้วหรือยัง ?
ในปัจจุบันพบว่า ยังไม่พบผู้ป่วยโรคฝีดาษลิงสายพันธุ์รุนแรง (Mpox Clade 1b) ในประเทศไทย แต่มีผู้ป่วยโรคฝีดาษลิงสายพันธุ์ไม่รุนแรง (Mpox Clade 2a) แต่อย่างไรก็ตามต้องรอยืนยันผลตรวจผู้ติดเชื้อต่อไป และคาดว่าจะทราบสายพันธุ์ที่แน่ชัด ภายในวันที่ 23 สิงหาคม 2567 ซึ่งจากข้อมูลจากกรมควบคุมโรคระบุว่า ตั้งแต่ปี 2565 จนถึงปัจจุบัน พบผู้ป่วยจากสายพันธุ์ Clade 2a ราว 800 คน ในประเทศไทย โดยในจำนวนนี้เป็นผู้ป่วยมากกว่า 140 คน ที่พบการติดเชื้อเมื่อช่วงต้นปี 2567 ที่ผ่านมา
ชาวไทยต้องเตรียมตัวรับมืออย่างไร ทำอย่างไรจึงจะป้องกันตัวได้ ?
การสังเกตอาการ และสุขอนามัยพื้นฐานจะเป็นเรื่องสำคัญ เช่น การล้างมือทำความสะอาด การหลีกเลี่ยงไปในพื้นที่แออัดที่มีโอกาสสัมผัสผู้คนจำนวนมาก รวมทั้งการสวมใส่หน้ากากอนามัย ยังช่วยลดความเสี่ยงจากการติดเชื้อผ่านทางการหายใจได้ (ในกรณีที่หายใจใกล้ชิดผู้ติดเชื้อ และอยู่ใกล้กันเป็นเวลานาน) และเมื่อเรารู้สึกสงสัยว่าจะติดเชื้อ Mpox หรือไม่ ควรไปพบแพทย์ เพื่อตรวจวิเคราะห์โรคทันที สำหรับกลุ่มเสี่ยง เช่น เด็ก ผู้สูงอายุ ผู้ที่มีภาวะภูมิคุ้มกันบกพร่อง อาจพิจารณาเข้ารับการฉีดวัคซีน เพื่อป้องกันความรุนแรงของโรคที่อาจเกิดขึ้นได้
ความพร้อมของจุฬาลงกรณ์มหาวิทยาลัย :
ประเทศไทย และจุฬาลงกรณ์มหาวิทยาลัย มีความพร้อมในการช่วยป้องกันโรค Mpox โดยมีความร่วมมือกันทั้งจาก คณะแพทยศาสตร์ คณะสัตวแพทยศาสตร์ ศูนย์วิจัยไพรเมทแห่งชาติ จุฬาฯ และหน่วยงานที่เกี่ยวข้อง ไม่ว่าจะเป็นสถาบันสุขภาพสัตว์ และกรมปศุสัตว์ เพื่อร่วมกันเฝ้าระวังติดตามโรค Mpox จากสัตว์ โดยประสานองค์ความรู้กับศูนย์วิทยาศาสตร์สุขภาพโรคอุบัติใหม่ของคณะแพทยศาสตร์ จุฬาฯ นอกจากนี้ ศูนย์วิทยาศาสตร์สุขภาพโรคอุบัติใหม่ คณะแพทยศาสตร์ จุฬาฯ ซึ่งเป็นหน่วยงานภายใต้ความร่วมมือกับองค์การอนามัยโลกด้านการค้นคว้าและอบรมไวรัสจากสัตว์สู่คน สามารถให้บริการการตรวจวิเคราะห์เชื้อ Mpox จากการตรวจสารพันธุกรรม ที่สามารถทราบผลได้ภายใน 24 ชั่วโมง และเมื่อทราบผลแล้ว จะมีการประสานกับหน่วยงานรัฐ เพื่อสร้างความปลอดภัยของประชาชนได้อย่างรวดเร็วและยั่งยืน


ศ.ดร.สุจินดา มาลัยวิจิตรนนท์ และ ศูนย์วิจัยไพรเมทแห่งชาติ
ศ.ดร.สุจินดา มาลัยวิจิตรนนท์ เป็นอาจารย์ประจำภาควิชาชีววิทยา คณะวิทยาศาสตร์ จุฬาลงกรณ์มหาวิทยาลัย เป็นผู้เชี่ยวชาญและมีประสบการณ์ด้านสัตว์กลุ่มลิงมานานกว่า 35 ปี มีการศึกษาวิจัยทั้งในภาคสนามและในห้องปฏิบัติการ จากองค์ความรู้ที่สั่งสมมานาน ทำให้ ศ.ดร.สุจินดา มาลัยวิจิตรนนท์ เล็งเห็นความสำคัญของสัตว์กลุ่มลิงในการทดสอบและวิจัยยาและวัคซีนที่จะนำไปใช้ในคน จึงได้ก่อตั้ง “ศูนย์วิจัยไพรเมทแห่งชาติ จุฬาลงกรณ์มหาวิทยาลัย” ขึ้นในปี พ.ศ. 2555 และดำรงตำแหน่งผู้อำนวยการศูนย์ฯ ในปัจจุบัน
ศูนย์วิจัยไพรเมทแห่งชาติ เป็นหน่วยงานระดับประเทศที่ได้รับการรับรองมาตรฐานสากลทั้ง AAALAC International และ OECD-GLP มีบทบาทหน้าที่ในการทดสอบ/วิจัยยาและวัคซีนก่อนเข้าสู่การทดสอบระดับคลินิกในคน โดยมุ่งหวังว่าประเทศไทยจะสามารถผลิตยาและวัคซีนได้เอง ลดการนำเข้า ทำให้ประชาชนชาวไทยทุกระดับชั้นสามารถเข้าถึงยาและวัคซีนที่จำเป็นได้ และทำให้ประเทศไทยสามารถรับมือกับสถานการณ์โรคอุบัติใหม่ได้โดยไม่จำเป็นต้องพึ่งพาต่างประเทศ โดยผลงานที่เป็นที่รู้จักของศูนย์ คือ การเป็นส่วนหนึ่งในการพัฒนาวัคซีนโควิด-19 ให้กับประเทศไทย
หากท่านสนใจข้อมูลเพิ่มเติมเกี่ยวกับคณะวิทยาศาสตร์ สามารถติดตามได้ทางช่องทางต่าง ๆ ต่อไปนี้
Facebook page : Sci Chula – คณะวิทยาศาสตร์ จุฬาฯ
YouTube : Sci Chula
เรียบเรียงข้อมูลโดย : รองศาสตราจารย์ ดร. ธนธรณ์ ขอทวีวัฒนา ผู้ช่วยคณบดี
ผู้จัดทำ : น.ส.ธนัฎฐา สุทธิมาศ งานวิจัยและบริการวิชาการ
เผยแพร่ : 23 สิงหาคม 2567